Ключові слова: стрептококова інфекція шкіри, імпетиго, антибактеріальна терапія, атопічний дерматит
Key words: streptococcal skin infection, impetigo, antibacterial therapy, atopic dermatitis
Реферат
Проаналізовано клінічний випадок рецидивуючого перебігу інфекційного ураження шкіри в госпіталізованої 20-річної імунокомпетентної пацієнтки, яке супроводжувалось пустульозною висипкою, лихоманкою та загальною слабкістю. Метою роботи було покращити діагностику та лікування інфекційних захворювань шкіри на основі аналізу клінічного випадку рецидивуючої мікробної інфекції шкіри на тлі атопічного дерматиту в імунокомпетентної жінки. Діагноз базувався на клінічному обстеженні, мікробіологічних дослідженнях (бактеріологічний посів зішкріба з елементів висипу), лабораторних аналізах крові, а також оцінці ефективності антибактеріальної терапії. При надходженні до стаціонару скарги на висипку, що розташована на обличчі, волосяній частині голови, шиї, з відчуттям слабкого болю та свербінням, а також лихоманку в межах 38,0º-38,5ºС, загальну слабкість. У пацієнтки виявлено мікст-інфекцію Streptococcus agalactiae, Staphylococcus aureus, а пізніше – Enterococcus faecalis. Початкове лікування цефазоліном протягом 8 діб було ефективним, однак через 5 діб після закінчення курсу відбувся рецидив висипки, який супроводжувався посиленням свербіння, підвищенням температури тіла до 37,5ºС, а також погіршенням емоційного стану дівчини, що потребувало застосування антибіотика резерву – лінезоліду, а також, враховуючи атопічний дерматит, призначено короткий (5-денний) курс системних кортикостероїдів. Протягом 10 діб лікування стан пацієнтки покращився, нових підсипань не було, пухирці загоїлись та вкрилися кірочками, зменшився свербіж, нормалізувався загальний та емоційний стан. Однак через тиждень після закінчення курсу системного лікування знов з’явились нові елементи висипки. Лікування продовжено амбулаторно. Клінічний випадок демонструє, що мікробні інфекції шкіри в пацієнтів без імунодефіциту можуть мати тяжкий перебіг за наявності додаткових факторів ризику, таких як атопічний дерматит та професійний вплив. Валідні мікробіологічні дослідження є критично важливими для ефективного вибору антибіотикотерапії. Рекомендовано: мікробні інфекції шкіри та підшкірної клітковини внести до національної системи реєстрації інфекційних захворювань для контролю ефективності лікування та профілактики.
Abstract
Microbial skin infection with an unusual course in an immunocompetent woman: analysis of a clinical case. Mavrutenkov V.V., Litvin K.Yu., Yakunina O.M., Budaieva I.V., Yuvko O.V. We analyzed the clinical case of recurrent infection of the skin in a hospitalized 20-year-old immunocompetent patient female with pustular rash, feverishness and debilitating weakness. The aim of the work was to improve the diagnosis and treatment of infectious skin diseases based on the analysis of this clinical case of recurrent microbial skin infection on the background of atopic dermatitis in an immunocompetent woman. The diagnosis was based on clinical examination, microbiological studies (bacteriological culture of scrapings from the rash elements), laboratory blood tests, and assessment of the effectiveness of antibacterial therapy. Upon admission to the hospital, complaints of a rash located on the face, scalp, and neck, with a feeling of mild pain and itching, as well as a fever within 38º-38.5ºC, and general weakness. The patient was diagnosed with a mixed infection of Streptococcus agalactiae, Staphylococcus aureus, and later Enterococcus faecalis. Initial treatment with cefazolin for 8 days was effective, however, 5 days after the end of the course, the rash relapsed, which was accompanied by increased itching, an increase in body temperature to 37.5ºC, as well as the deterioration of the emotional state, which required the use of a reserve antibiotic – linezolid, and, taking into account atopic dermatitis, a short (5-day) course of systemic corticosteroids was prescribed. During 10 days of treatment, the patient's condition improved, there were no new rashes, the blisters healed and became crusted, itching decreased, and the general and emotional state normalized. However, a week after the end of the course of systemic treatment, the patient again had new elements of the rash. Treatment was continued on an outpatient basis. This clinical case demonstrates that microbial skin infections in non-immunocompromised patients can be severe in the presence of additional risk factors such as atopic dermatitis and occupational exposure. Valid microbiological studies are critical for effective selection of antibiotic therapy. It is recommended that microbial infections of the skin and subcutaneous tissue be included in the national infectious disease registration system for monitoring the effectiveness of treatment and prevention.
Шкіра людини є унікальним органом, який виконує численні біологічні функції, зокрема захисну, терморегуляційну, сенсорну та метаболічну. Вона є першою лінією захисту організму від зовнішніх факторів, таких як ультрафіолетове випромінювання, механічні пошкодження, інфекції та хімічні подразники. Шкіра також активно взаємодіє з іншими органами та системами організму та є своєрідним «дзеркалом», яке відображає внутрішні зміни.
Багато хвороб шкіри можуть бути самостійними захворюваннями, які виникають унаслідок порушень структури або функції шкірних покривів. Такі хвороби називаються «визначальними шкірними» і можуть включати дерматити, псоріаз, акне та інші захворювання, пов'язані з прямим впливом на шкіру. Шкіра також може відображувати патологію внутрішніх органів або систем. Захворювання різної природи, такі як інфекційні, автоімунні, ендокринні або метаболічні, часто проявляються змінами стану шкіри. Таким чином, шкіра є важливим індикатором стану здоров'я всього організму [1]. В аналітичній роботі Y Xue et al. (2022 р.) вказується, що шкірні хвороби стали четвертими серед причин інвалідності у світі (Global Burden of Disease (GBD) database.2013) [2].
Скринінг спектру хвороб шкіри в осіб похилого віку показав, що шкірні інфекції та інвазії є найпоширенішими дерматозами. Піодермії найчастіше пов’язані зі Staphylococcus aureus та Streptococcus pyogenes, які, крім різноманітних проявів поверхневої інфекції, несуть небезпеку тяжкої інвазивної інфекції та проявів, пов’язаних з продукуванням екзотоксину. S. aureus і S. epidermidis часто стійкі до антибіотиків [2].
Streptococcus agalactiae, також відомий як Streptococcus групи B (СГВ), був уперше відмежований від інших стрептококів Rebecca Lancefield у 1930-х роках після виділення з молока корів, хворих на мастит великої рогатої худоби [3]. R.C. Lancefield описала колонізацію СГВ вагінального тракту в жінок без симптомів захворювання, але патогенність для людини не була описана до 1938 року, коли було опубліковано три повідомлення про фатальну післяпологову інфекцію [4, 5]. У 1960-ті роки були вперше оприлюднені повідомлення про інвазивні інфекції СГВ у дорослих та новонароджених [6-9]. Захворюваність на інвазивний СГВ продовжує зростати, і цей патоген залишається поширеним збудником як серед немовлят, так і серед дорослих.
Клініцисти повинні добре розуміти клінічні синдроми, які викликають стрепто- та стафілококи, задля їх ефективного лікування.
Обговорення питань поширеності, нозоморфозу шкірних хвороб, принципів діагностики, терапії та профілактики дійсно має важливе наукове та практичне значення. Окрім того, терапія повинна бути комплексною та індивідуальною, оскільки лікування включає не тільки медикаментозні засоби, але й зміни в способі життя.
Самолікування, у свою чергу, є однією з основних причин затримки діагностики та неправильного лікування. Лікарські помилки в діагностиці та лікуванні дерматологічних захворювань також є поширеними, особливо у випадках, коли симптоми можуть бути схожими на інші стани або коли захворювання має багатофакторний характер. Це може призвести до неправильного призначення терапії, недостатнього ефекту або виникнення нових ускладнень, що негативно впливає як на систему громадського здоров’я, так і на довіру до лікарів.
Загалом недооцінювання важливості правильного встановлення діагнозу ій призначення лікування не тільки підвищує ризик погіршення стану здоров'я, але й суттєво знижує якість життя пацієнтів, що підкреслює важливість професійної медичної допомоги.
Мета роботи – покращити діагностику та лікування інфекційних захворювань шкіри на основі аналізу клінічного випадку рецидивуючої мікробної інфекції шкіри на тлі атопічного дерматиту в імунокомпетентної жінки.
МАТЕРІАЛИ ТА МЕТОДИ ДОСЛІДЖЕНЬ
Наведено опис клінічного випадку рецидивуючого перебігу інфекційного ураження шкіри в госпіталізованої 20-річної імунокомпетентної пацієнтки. Для верифікації діагнозу використовували: інтерпретацію клініко-анамнестичних даних, загально клінічні та бактеріологічні лабораторні дослідження. Усі процедури, які виконувались, відповідали етичним стандартам клінічної практики, нормам основних положень GSP Конвенції Ради Європи про права людини та біомедицину, викладених у Гельсінській декларації Всесвітньої медичної асоціації «Етичні принципи медичних досліджень за участю людей» та «Загальній декларації про біоетику та права людини (ЮНЕСКО)».
Пацієнтка надала інформовану письмову згоду про участь у дослідженні. Робота схвалена комісією з питань біомедичної етики Дніпровського державного медичного університету (протокол № 35 від 18.02.2026 р.).
Опис клінічного випадку
Етнічна українка, 20 років (2004 р. народження), мешканка м. Дніпра, потрапила до філії за напрямом «Інфекційні хвороби» КНП «Міська клінічна лікарня № 4» ДМР у жовтні 2024 року на другу добу від початку захворювання за направленням сімейного лікаря з діагнозом: вітряна віспа.
При надходженні скаржилась на рясну гнійну висипку на обличчі, волосяній частини голови, шиї, підвищення температури тіла, помірну загальну слабкість та занепокоєння.
З анамнезу хвороби. Захворіла гостро. Захворювання почалось з появи висипу на шиї і підвищення температури тіла до 39ºС. Потім висипка швидко поширилась на обличчя та волосяну частину голови. Перші дві доби лікувалась самостійно, приймала дезлоратодин, парацетамол та крем-бальзам, який містить каламін й оксид цинку. Висип прогресував, зберігались підйоми температури тіла до 38-39º С, посилилась слабкість, що змусило на другу добу від початку захворювання звернутися до сімейного лікаря, який направив до інфекційної лікарні.
З анамнезу життя. На вітряну віспу не хворіла, хронічних захворювань шкіри та будь-яких органів не має. Алергія на харчові продукти або ліки відсутня. Три роки тому виникли ознаки атопічного дерматиту. За порадою дерматологів, при загостренні застосовувала мазі на основі глюкортикоїдів.
З епідеміологічного анамнезу. Працює перукарем. За останній місяць до захворювання з міста не виїжджала. У родині та близькому оточенні шкірних хвороб не було. Вживання наркотичних, психотропних засобів та алкоголю заперечує. За два тижні до розвитку цього стану зробила пірсинг вуха в зоні сережки та пілінг.
Клінічний статус при надходженні до стаціонару
Скарги: на поширену висипку, що розташована на обличчі, волосяній частині голови, шиї, з відчуттям незначного болю та свербіння, а також лихоманку в межах 38º-38,5ºС, загальну слабкість.
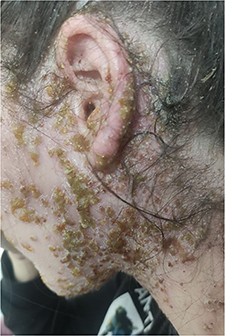
Загальний стан середньої тяжкості, що зумовлено об’ємом ураження шкіри обличчя та волосяної частини голови: поширена висипка за типом «медових скоринок» на сухій шкірі (рис. 1). Крім того, на пальцях лівої долоні (вентральна ділянка) були поодинокі папульозні елементи, які спричиняли біль під час торкання твердих предметів. Свідомість за шкалою ком Glasgow 15 балів. Частота дихання 16 на хв., ЧСС – 89 на хв., АТ – 110/65 мм рт. ст., сатурація – 98%. Уражень слизових оболонок очей, ротової порожнини та аногенітальної ділянки немає. Наявне помірне збільшення шийних лімфовузлів, без ознак запалення. При фізичному огляді порушень з боку серцево-судинної системи та травного тракту не виявлено. Печінка та селезінка – не збільшені. Добовий діурез, випорожнення – у межах норми. Неврологічного дефіциту з боку центральної та периферійної нервової системи не відмічалось.
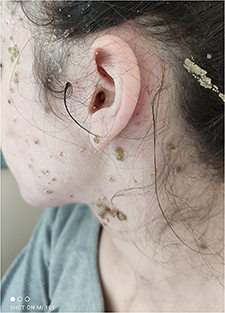
Ураховуючи ймовірність у якості збудника захворювання стрептокока, у якого формування резистентності не відбувається за рахунок руйнівного ефекту β-лактамаз, додавання інгібіторів β-лактамаз не мало би клінічних переваг [10]. Оскільки висипка була рясною і локалізувалась на шкірі, що вже була «скомпрометована» атопією, а це, у свою чергу, збільшувало ризик розвитку тяжкої інфекції (наприклад, флегмони) або системної інфекції (синдром стрептококового токсичного шоку), було призначено внутрішньовенні інфузії цефазоліну в дозі 6 г/добу (по 2 г кожні 8 годин між введеннями). Через 96 годин, після позитивного ефекту (рис. 2), було зменшено добову дозу цефазоліну до 3 г/добу для парентерального введення.
Стан пацієнтки покращився: температура тіла нормалізувалася, підсипання припинилися, елементи покрилися скоринками та регресували, що дозволило завершити застосування антибіотика. Загальний курс лікування цефазоліном становив 8 днів. На момент відміни цефазоліну в пацієнтки спостерігався свербіж, спричинений секундарним ксерозом (підвищеною сухістю шкіри), тому було призначено косметологічні засоби на основі сечовини, а також антигістамінний препарат І покоління – супрастин у дозі 50 мг 1 раз на ніч. Пацієнтці було дозволено приймати гігієнічний душ з антибактеріальним милом (крім голови та шиї), а також обробляти висип розчином хлоргексидину.
Лабораторні дослідження при надходженні до стаціонару: у загальному аналізі сечі – без відхилень.
За результатами бак. посіву № 110 (до призначення антибіотиків) з елементів висипу (пустул, пухирців) водночас виділена мікст-культура – 1) Streptococcus agalactiae, який чутливий до: β-лактамних антибіотиків, карбапенемів, глікопептидів, фторхінолонів та оксазолідинонів, лінкозамідів, рифампіцину, але резистентний до тетрациклінів, макролідів та триметоприму/сульфаметаксозолу; 2) Staphylococcus aureus, який був чутливим до цефалоспоринів, карбапенемів, аміноглікозидів, лінкозамідів, макролідів, тетрациклінів, оксазолідинонів, лінкозамідів, рифампіцину, триметоприму/сульфаметаксозолу, частково до фторхінолонів при збільшенні експозиції, але резистентний до амінопеніцилінів.
Швидкий тест при надходженні до стаціонару на сифіліс, ВІЛ, вірусний гепатит С та вірусний гепатит В – негативний.
Загальний аналіз крові наприкінці курсу цефазоліну мав певні зміни: еритроцити 3,72*1012/л, гемоглобін – 103*109/л, гематокрит – 31,6%, лейкоцити – 11,2 тис/мм3, паличкоядерні – 0%, сегментоядерні – 65%, лімфоцити – 27%, моноцити – 5%, еозинофіли – 3%, тромбоцити – 350*109/л., ШОЕ – 25 мм/год.
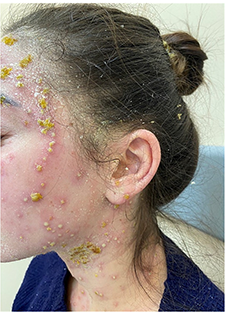
Але через тиждень після закінчення курсу антибіотикотерапії на тлі задовільного загального стану знов стався рецидив висипки (рис. 3), який супроводжувався посиленням свербіння, підвищенням температури тіла до 37,5˚С, а також погіршенням емоційного стану дівчини. У зв’язку з рецидивом захворювання були повторно призначені лабораторні дослідження.
Результати лабораторних досліджень при рецидиві хвороби
Біохімічний аналіз крові: білірубін загальний – 6,9 мкмоль/л, прямий – 1,8 мкмоль/л, непрямий – 5,1 мкмоль/л; АлАТ – 11,2 МО/л, АсАТ – 11,5 МО/л, альфа-амілаза – 66,0 ОД/л, сечовина – 3,2 ммоль/л, азот сечовини – 1,5 ммоль/л, залишковий азот – 11,4 ммоль/л, креатинін – 43,8 мкмоль/л, глюкоза крові – 5,7 од., С-реактивний білок – 2,1 мг/л.
У загальному аналізі крові збільшились ознаки запалення: еритроцити – 3,8*1012/л, гемоглобін – 108*109/л, гематокрит – 32,2%, лейкоцити – 21,4 тис/мм3, паличкоядерні – 5%, сегментоядерні – 83%, лімфоцити – 9%, моноцити – 0%, еозинофіли – 0%, тромбоцити – 320*109/л., ШОЕ – 23 мм/год.
У повторному бак. посіві з елементів ураження шкіри (пустул) – виділена культура Enterococcus faecalis, яка чутлива до амінопеніцилінів, іміпенему, фторфінолонів та триметоприму/сульфаметаксозолу.
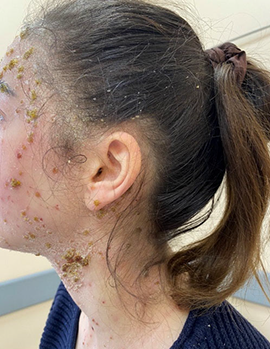
Ураховуючи висип за типом «медових скоринок», що притаманний для стрептодермії, наявність атопії шкіри та попередній курс бета-лактамного антибіотика (цефазоліну), було ухвалено рішення призначити комбіновану терапію із застосуванням антибіотика резерву – лінезолід у дозі 600 мг двічі на добу у вигляді внутрішньовенних інфузій тривалістю 10 днів. Крім того, був призначений преднізолон внутрішньо в дозі 30 мг/добу двічі з інтервалом 6 годин. Тривалість лікування 5 діб. Крім того, продовжено обробку шкіри розчином хлоргексидіну та прийом антигістамінних ліків. Призначений курс лікування визначив клінічний ефект – припинились висипання, пухирці загоїлись і вкрилися скоринками (рис. 4), зменшився свербіж, стабілізувався емоційний стан, температура тіла була стабільна в межах фізіологічної норми, але дівчину продовжував турбувати ксероз і пов'язаний з ним свербіж.
Наступного дня дівчину виписали з лікарні з рекомендаціями: 1) Бензатину бензилпеніцилін 1500000 ОД внутрішньом’язово раз на місяць, з подальшою консультацією для вирішення доцільності подовження системної антибактеріальної хіміопрофілактики; 2) боротьба із ксерозом із застосуванням косметологічних засобів на основі сечовини; 3) заборона лазні, дозволений гігієнічний душ, локальна обробка поодиноких елементів висипу маззю на основі мупіроцину; 4) заборонено будь-які косметологічні процедури протягом місяця; 5) при виконанні професійних обов’язків ретельно використовувати засоби особистого захисту (одягати гумові рукавички та маску, ретельно мити руки тощо).
РЕЗУЛЬТАТИ ТА ЇХ ОБГОВОРЕННЯ
В останньому аналітичному огляді поширеності інфекційних та паразитарних хвороб в Україні за період 2021-2024 років не наводяться дані щодо захворюваності на хвороби шкіри та підшкірної клітковини серед дорослих. Однак у звіті зазначено, що за останні 20 років спостерігається зростання захворюваності на хвороби шкіри та підшкірної клітковини серед дітей віком до 1 року на 0,9% [11, 12]. На національному рівні реєстрації підлягають виключно паразитарні інфекції шкіри: педикульоз, фтиріоз, короста та інфекції, що супроводжуються екзантемою (кір, краснуха, скарлатина, сибірська виразка, сифіліс, плямисті й геморагічні гарячки тощо) [13].
Відсутність національної реєстрації інфекційних уражень шкіри та підшкірної клітковини ускладнює оцінювання тягаря цієї патології для громадського здоров'я, клінічної медицини та, що найголовніше, не сприяє реалізації стратегії боротьби з поширеністю антибіотикорезистентності [14].
У наведеному клінічному випадку можна визначити декілька проблемних аспектів.
Перший: чому сталась мікробна інфекція шкіри в молодої, соціально адаптованої жінки без імунодефіциту? На наш погляд, умовами, що сприяли виникненню захворювання були: «ризикована» професія перукаря, яка потенційно має ризик зараження через постійний щільний контакт з багатьма людьми, наявність атопічного дерматиту, який знижує захисні функції епідермісу, а також можливий вплив косметичних процедур за кілька тижнів до захворювання. Цей факт ще раз доводить необхідність санітарного контролю та навчання дотримання правил асептики та антисептики працівників закладів, пов’язаних з наданням косметологічних та загальних гігієнічних послуг: перукарень, косметологічних, масажних кабінетів, кабінетів татуажу тощо. Крім того, дерматологам при консультуванні пацієнтів з атопічним дерматитом слід наголошувати на виконанні засобів профілактики мікробних, вірусних та грибкових інфекцій: щеплення, особливо проти вітряної віспи.
Другим аспектом є незвичайна етіологія мікробної інфекції шкіри в цієї пацієнтки, яка жодного разу не перебувала на лікуванні в лікарні та за останні кілька років не приймала антибіотики. Початок захворювання за клінічними ознаками вкрай нагадував локальну форму стрептодермії або стафілодермії, що мало ризик розвитку системної інфекції. Водночас ефективне лікування було досягнуто завдяки великим дозам напівсинтетичного антибіотика групи цефалоспоринів 1 покоління – цефазоліну. Однак через короткий проміжок часу стався рецидив захворювання.
Ураховуючи клініко-лабораторні дані та анамнез, було сформовано три «клінічні парадигми»: 1) резистентний збудник, 2) мікробна суперінфекція шкіри, 3) виникнення імунопатологічного стану, схожого на постстрептококовий пустульоз (наявність поодиноких елементів висипу на долонях) на фоні атопії шкіри [15]. Тому, не чекаючи результатів мікробіологічного дослідження, було ухвалено рішення застосувати антибіотик резерву з класу оксазолідинонів – лінезолід, з огляду на його фармакологічний спектр впливу на S. aureus, S. pyogenes та E. faecalis. Зважаючи на атопічний дерматит і можливий імунопатологічний компонент у виникненні рецидиву, був призначений глюкокортикостероїдний (ГКС) препарат преднізолон системно, внутрішньо, ультракоротким курсом на 5 днів. Надзвичайно важливим у виборі протимікробної терапії та доцільності застосування ГКС є валідність мікробіологічних досліджень. За результатами повторних мікробіологічних тестів у пацієнтки була виявлена суперінфекція: перша (до призначення антибіотиків) – мікст-інфекція S. agalactiae та S. aureus, друга (після першого епізоду) – E. faecalis під час рецидиву. Важливо зазначити, що пацієнтка весь час дотримувалась усіх гігієнічних норм. Доведено, що небульозне імпетиго може бути спричинене β-гемолітичними стрептококами групи А (S. pyogenes) або S. aureus, або їх комбінацією [16, 17, 18]. Щодо S. agalactiae, то описані рідкісні випадки бульозного імпетиго, спричиненого стрептококами групи В в новонароджених [7]. Ці нетипові неонатальні ураження шкіри пов'язані з колонізацією родових шляхів матері стрептококами групи В. Також E. faecalis є нетиповим збудником інфекцій шкіри цієї локалізації та глибини ураження тканин для дорослих [15, 16]. Згідно з дослідженнями, ентерококові інфекції ран і м’яких тканин більш поширені в травматологічних установах і можуть бути пов'язані з інфекціями після операцій, що стосуються шлунково-кишкового тракту або жіночих статевих шляхів [5, 8]. Тому виявлення S. agalactiae та E. faecalis є нетиповим та потребує вивчення.
Третім аспектом є комунікативний. Зрозуміло, що пацієнти хочуть швидко одужати без значних витрат, і це може бути фактором втрати довіри до лікарів, чому також сприяє вільний доступ до медичної інформації через мережу «Інтернет», яка часто містить непрофесійні або популістські (комерційні) матеріали. Ця проблема стає актуальною, коли пацієнти не мають чіткого розуміння причин захворювання, які неможливо виявити без певних лабораторних та інструментальних досліджень.
ВИСНОВКИ
1. Атопічний дерматит та професійні ризики щодо контактних інфекцій є суттєвими факторами розвитку тяжких мікробних уражень шкіри.
2. Наявність у лікаря результатів валідних лабораторних досліджень є об’єктивним аргументом для ефективного лікування.
3. Відсутність вищеозначеного може спонукати до самолікування, збільшити ризик ускладнень, поширення інфекцій і зменшити довіру до системи громадського здоров’я.
Практичні рекомендації
1. Включення мікробних інфекцій шкіри та підшкірної клітковини до обов’язкової реєстрації у звіт «Інфекційної захворюваності населення України» сприятиме боротьбі з поширенням стійкості до протимікробних препаратів, як елемента системи контролю інфекцій.
2. Атопія шкіри та «ризиковані» професії, що пов’язані з ризиком контактних інфекцій, є суттєвими факторами для виникнення тяжких мікробних інфекцій шкіри.
3. Валідний мікробіологічний контроль мікробних інфекцій шкіри є визначальним інструментом для вибору терапії та об’єктивної оцінки її ефективності.
4. Наявність у лікаря валідних лабораторних досліджень є об’єктивним аргументом для комунікації з пацієнтом, що дозволить покращити результати лікування, зменшити витрати й ризик позовів/скарг з приводу некваліфікованого лікування.
5. Забезпечення мікробіологічних лабораторій необхідним обладнанням та витратними матеріалами; навчання персоналу та участь у зовнішньому контролі якості; налагодження комунікації між мікробіологічною лабораторією та клінічними відділеннями, особливо на преаналітичному етапі; а також створення кумулятивних антибіотикограм мають вирішальне значення для отримання якісних та своєчасних результатів мікробіологічних досліджень.
Внески авторів:
Маврутенков В.В. – методологія, написання – початковий проєкт, написання – рецензування та редагування;
Литвин К.Ю. – концептуалізація, написання – рецензування та редагування;
Якуніна О.М. – написання – початковий проєкт;
Будаєва І.В. – візуалізація, курація даних;
Ювко О.В. – дослідження, ресурси.
Фінансування. Дослідження не має зовнішніх джерел фінансування.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів.
REFERENCES
1. Stoneham S, Peters J, Price J. Staphylococcal and streptococcal infections. In: Stoneham S, Peters J, Price J, editors. Habif’s Clinical Dermatology: A Colour Guide in Diagnosis and Therapy. 7‑th ed. Elsevier; 2021. p. 731-8. doi: https://doi.org/10.1016/j.mpmed.2021.09.001
2. [Ministry of Health of Ukraine. Annual report on the health status of the population of Ukraine and the epidemic situation for 2022]. Kyiv; 2023. Ukrainian.
3. Lancefield RC. A serological differentiation of human and other groups of hemolytic streptococci. J Exp Med. 1933;57(4):571-95. doi: https://doi.org/10.1084/jem.57.4.571
4. Lancefield RC, Hare R. The serological differentiation of pathogenic and non‑pathogenic strains of hemolytic streptococci from parturient women. J Exp Med. 1935;61(3):335-49. doi: https://doi.org/10.1084/jem.61.3.335
5. Fry RM. Fatal infections by haemolytic Streptococcus group B. Lancet. 1938;1:199-201. doi: https://doi.org/10.1016/S0140-6736(00)93202-1
6. Braunstein H, Tucker EB, Gibson BC. Identification and significance of Streptococcus agalactiae (Lancefield group B). Am J Clin Pathol. 1969;51(2):207-13. doi: https://doi.org/10.1093/ajcp/51.2.207
7. Eickhoff TC, Klein JO, Daly AK, Ingall D, Finland M. Neonatal sepsis and other infections due to group B beta‑hemolytic streptococci. N Engl J Med. 1964;271:1221-8. doi: https://doi.org/10.1056/NEJM196412102712401
8. Lazarus JM, Sellers DP, Marine WM. Meningitis due to the group B beta‑hemolytic Streptococcus. N Engl J Med. 1965;272:146-7. doi: https://doi.org/10.1056/NEJM196501212720308
9. Mannik M, Baringer JR, Stokes J III. Infections due to group B beta‑hemolytic streptococci. Report of three cases and review of the literature. N Engl J Med. 1962;266:910-3. doi: https://doi.org/10.1056/NEJM196205032661803
10. Hall LM, Gorges HJ, van Driel M, Magin P, Francis N, Heal CF. International comparison of guidelines for management of impetigo: a systematic review. Fam Pract. 2022 Feb;39(1):150-8. doi: https://doi.org/10.1093/fampra/cmab066
11. [On approval of reporting forms for infectious and parasitic diseases, vaccinations against certain infectious diseases and instructions for filling them out. Order of the Ministry of Health of Ukraine dated 2009 Jun 02 No. 378]. [Internet]. 2009 [cited 2026 Jan 03]. Ukrainian. Available from: https://zakon.rada.gov.ua/laws/show/z0525-09#Text
12. [State strategy for combating antimicrobial resistance for the period until 2030. Order of the Cabinet of Ministers of Ukraine dated 2024 Dec 13 No. 1265-r]. [Internet]. 2024 [cited 2026 Jan 03]. Ukrainian. Available from: https://zakon.rada.gov.ua/laws/show/1265-2024-%D1%80#n19
13. European Committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Version 14.0.2024 [Internet]. [cited 2026 Jan 03]. Available from: https://www.megumed.de/wp-content/uploads/2024/02/v_14.0_Breakpoint_Tables.pdf
14. Global antibiotic resistance surveillance report 2025. World Health Organization [Internet]. 2025 Oct 13 [cited 2026 Jan 03]. Available from: https://www.who.int/publications/i/item/9789240116337
15. Wang V, van Rensburg PJJ, Boguniewicz J, Ong PY. Infectious complications of atopic dermatitis. An update. Ann Allergy Asthma Immunol. 2025;135(5):487-97. doi: https://doi.org/10.1016/j.anai.2025.05.021
16. Nardi NM, Schaefer TJ. Impetigo [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jul 31 [cited 2026 Jan 03]. Available from: www.ncbi.nlm.nih.gov
17. Impetigo: antimicrobial prescribing. NICE [Internet]. 2020 Feb 26 [cited 2026 Jan 05]. Available from: https://www.nice.org.uk/guidance/ng153
18. CLSI. Analysis and Presentation of Cumulative Antimicrobial Susceptibility Test Data [Internet]. 5 th ed. 2022 [cited 2026 Jan 03]. Available from: https://nms.go.ug/wp-content/uploads/2025/12/CLSI_M39Ed5E-standard_Analysis-and-Presentation-of-Cumulative-AST-data1.pdf


 UK
UK  EN
EN